Placenta je dočasný orgán, ktorý počas tehotenstva spája dieťa s maternicou a zabezpečuje jeho výživu a okysličenie. Jej správne umiestnenie a funkcia sú kľúčové pre bezproblémový priebeh tehotenstva. Avšak, v priebehu tehotenstva sa môžu vyskytnúť rôzne komplikácie, ktoré sa týkajú placenty, ako napríklad hematóm na placente alebo jej uloženie na prednej stene maternice.
Placenta na prednej stene
Predná placenta označuje placentu, ktorá je implantovaná na prednej (čelnej) stene maternice. Túto polohu je možné identifikovať počas bežných ultrazvukových vyšetrení, ktoré sa zvyčajne vykonávajú v prvom alebo druhom trimestri tehotenstva. Predná placenta je jednou z niekoľkých možných umiestnení placenty, vrátane zadného, fundálneho (horného) a laterálneho (bočného) umiestnenia.
V súčasnosti neexistujú žiadne špecifické infekčné agensy ani faktory prostredia, ktoré by priamo súviseli s vývojom prednej placenty. Existujú len obmedzené dôkazy o tom, že genetické alebo autoimunitné faktory zohrávajú významnú úlohu v umiestnení placenty. Hoci životný štýl a stravovacie faktory priamo nespôsobujú predné umiestnenie placenty, udržiavanie zdravého životného štýlu počas tehotenstva je kľúčové pre celkové zdravie matky a plodu.
Väčšina žien s prednou placentou nepociťuje žiadne špecifické príznaky súvisiace s polohou placenty. Diagnóza prednej placenty sa zvyčajne stanoví počas bežných prenatálnych ultrazvukových vyšetrení. Vo väčšine prípadov nie je pri prednej placente potrebná žiadna špecifická liečba. Prognóza pre ženy s prednou placentou je vo všeobecnosti pozitívna. Včasná diagnóza a pravidelné sledovanie sú kľúčovými faktormi, ktoré ovplyvňujú celkovú prognózu.
Vplyv prednej placenty na pohyby plodu
Áno, predná placenta môže tlmiť pohyby plodu, čím sa znižuje ich viditeľnosť. V niektorých prípadoch to môže viesť k tomu, že matka pociťuje pohyby neskôr alebo ich vníma menej intenzívne v porovnaní so ženami, ktoré majú placentu umiestnenú na zadnej stene maternice.
Varovné signály komplikácií pri prednej placente
Medzi varovné signály patrí silná bolesť brucha, silné krvácanie a silné bolesti hlavy alebo poruchy videnia. Pri akomkoľvek neobvyklom krvácaní počas tehotenstva je nevyhnutné okamžite vyhľadať lekársku pomoc.

Hematóm v tehotenstve
Hematóm v tehotenstve je krvná zrazenina, ktorá sa môže vytvoriť v maternici. Najčastejšie sa objavuje v prvom trimestri tehotenstva a je jednou z príčin krvácania. Vzniká najčastejšie v dôsledku oddelenia časti placenty alebo plodových obalov od steny maternice, čo vedie k nahromadeniu krvi medzi týmito štruktúrami.
Výskyt hematómu sa odhaduje na 1-3% všetkých tehotenstiev, pričom pri asistovanej reprodukcii (IVF) je výskyt mierne vyšší. Aj keď je hematóm dôvodom na obavy, je dôležité si uvedomiť, že vo väčšine prípadov sa spontánne vstrebe alebo vyprázdni bez vážnych následkov.
Typy hematómov v gravidite:
- Subchoriálny - medzi choriónom (obalom plodu) a maternicou, čo je najčastejší typ.
- Retroplacentárny - medzi placentou a stenou maternice.
- Subamniálny - medzi amniom (vnútorným plodovým obalom) a placentou, tento typ je menej častý.
Rizikové faktory vzniku hematómu:
- Vek nad 35 rokov
- Viacpočetné tehotenstvo
- Mechanické poranenia (trauma, pád)
- Nadmerná fyzická námaha
- Autoimunitné ochorenia
- Diabetes mellitus (cukrovka)
- Porucha vývoja spirálových artérií pri vývoji placenty
- Hypertenzia (vysoký krvný tlak)
- Poruchy zrážanlivosti krvi (napr. trombofília) či nadmerné užívanie antikoagulancií
- Fajčenie
- Predchádzajúce potraty alebo odlúčenie placenty
Niektoré ženy s vyšším rizikom majú rodinnú anamnézu alebo genetické mutácie ovplyvňujúce krvnú zrážanlivosť. Ako prevencia sa odporúča kľudový režim, zníženie fyzickej záťaže, nefajčenie a vyvážená strava bohatá na vitamíny C a K. V rizikových prípadoch, po doporučení lekára, sa môže užívať nízka dávka aspirínu alebo nízkomolekulárneho heparínu.
Príznaky hematómu
Primárnym signálom hematómu je vaginálne krvácanie (od svetloružového až po tmavočervené) v prvom trimestri. Často sa pridáva pocit tlaku, bolesť v podbrušku, pocit plnosti, mierne kŕče, bolesti v oblasti sakrálnej chrbtice, zvýšená citlivosť brucha, pulzujúce tlaky v podbrušku a ľahká distenzia (rozpínanie) ako pri menštruácii.
Nie každé vaginálne krvácanie automaticky znamená hematóm. Môžu ho spôsobiť iné faktory ako napríklad implantácia embrya, podráždenie krčka maternice (napr. pri styku) či iné príčiny (cervikálna erózia, polyp). Diagnózu potvrdí až ultrazvukové vyšetrenie.
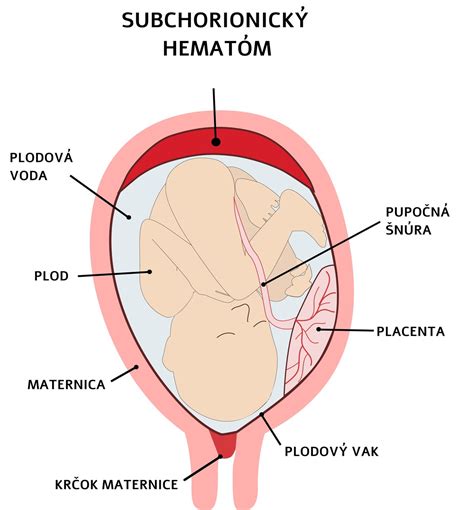
Ohrozenie bábätka a matky
Hematóm v tehotenstve môže predstavovať riziko pre plod a priebeh gravidity v závislosti od veľkosti, lokalizácie a progresie. Malé hematómy často spontánne ustúpia bez ohrozenia plodu, zatiaľ čo väčšie alebo progresívne hematómy môžu viesť k obmedzeniu placentárneho prísunu živín, spomalenému rastu plodu, predčasnému odlúčeniu placenty a zvýšenému riziku potratu či predčasného pôrodu.
Veľmi zriedka môže byť ohrozený aj život ženy - môže sa vyskytnúť intenzívnejšie krvácanie vyžadujúce hospitalizáciu. Vedecké štúdie potvrdzujú, že hematómy prekračujúce 50% plochy chorionu majú vyššiu pravdepodobnosť komplikácií. Pretrvávajúce hematómy sú spojené so zvýšeným rizikom predčasného pôrodu. U väčšiny pacientok s miernym subchoriálnym hematómom sa gravidita vyvíja normálne.
Kontrola a liečba hematómu
Pri diagnostikovaní hematómu lekár vykoná detailnejšie ultrazvukové vyšetrenie a monitorovanie veľkosti hematómu, prietokov v uteroplacentárnych cievach a rastu plodu. Odporúča sa kontrolný ultrazvuk každé 1 až 2-3 týždne, respektíve podľa klinického stavu pacientky. V prípade výrazného krvácania či objemného hematómu sa môže nariadiť hospitalizácia, odpočinok na lôžku a pri vyššom štádiu tehotnosti monitorovanie vitálnych funkcií plodu prostredníctvom kardiotokografie (CTG) a sonografie.
Lekár môže odporučiť aj koagulačné testy a kompletný krvný obraz. V individuálnych prípadoch sa môže nasadiť progesterónová substitúcia alebo nízkomolekulárny heparín - podľa hematologickej konzultácie.
Odporúčania pri hematóme
Najdôležitejší pre tehotnú ženu je kľudový režim a odpočinok. Odporúča sa obmedziť zdvíhanie ťažkých bremien na minimum, nenamáhať sa, abstinovať od pohlavného styku a dočasne vylúčiť šport či iné intenzívne pohybové aktivity. Stravovanie má byť pestré s dostatočným príjmom bielkovín, vitamínov (C a K) a tekutín, vyhýbať sa nadmernej konzumácii kofeínu.
Lekár môže odporučiť liečbu progesterónom, nízkou dávkou aspirínu a magnezioterapiu. Tento režim je nutné dodržiavať, kým sa hematóm neresorbuje, respektíve nezmenší svoj objem a krvácanie neustane.
Subchoriálne krvácanie v tehotenstve. Všetko, čo by ste mali vedieť
Placenta accreta: Závažná komplikácia
Placenta accreta je závažný stav v tehotenstve, pri ktorom placenta začne rásť príliš hlboko do steny maternice. Zvyčajne sa po pôrode placenta prirodzene oddelí od steny maternice, no pri placente accreta časť alebo celá placenta zostáva pripojená k stene maternice, čo môže viesť k ťažkej strate krvi po pôrode.
Príčiny placenty accreta nie sú úplne známe, ale jazvy na maternici (napr. po predchádzajúcich cisárskych rezoch) umožňujú placente rásť hlbšie do steny maternice. Rizikové faktory sa zvyšujú pri viacnásobných cisárskych rezoch a pri stave placenta previa (placenta leží veľmi nízko v maternici).
Príznaky a diagnostika placenty accreta
Príznaky a symptómy placenty accreta zvyčajne nie sú viditeľné počas tehotenstva. Najčastejšie sa zistí počas rutinného ultrazvukového vyšetrenia. V niektorých prípadoch však môže spôsobiť vaginálne krvácanie v treťom trimestri (27. až 40. týždeň). V takom prípade je nevyhnutné okamžite navštíviť lekára.
Diagnostika placenty accreta sa zvyčajne vykonáva pomocou ultrazvuku. Včasná diagnóza je kľúčová pre plánovanie bezpečného pôrodu.
Liečba a pôrod pri placente accreta
Ak je diagnostikovaná placenta accreta, lekár s najväčšou pravdepodobnosťou vytvorí plán na zabezpečenie čo najbezpečnejšieho doručenia. Po pôrode cisárskym rezom môže byť nutná hysterektómia (odstránenie maternice) na zastavenie nadmerného krvácania. Ženy, ktoré chcú znovu otehotnieť, majú možnosť podstúpiť chirurgický zákrok, ktorý môže zachovať ich plodnosť, avšak tento postup sťažuje opätovné otehotnenie.
Celkovo vzaté, ak dôjde k včasnej diagnóze a správnej liečbe placenty accreta, nebudú mať ženy trvalé komplikácie a môžu sa úplne zotaviť.
Predčasné odlučovanie lôžka (abrupcia placenty) je stav, keď dôjde k odlúčeniu placenty od steny maternice v posledných 3 mesiacoch tehotenstva alebo v prvej a druhej pôrodnej dobe. Hlavným príznakom je bolestivé pošvové krvácanie. Pri ťažkom krvácaní či známkach nedostatočného zásobenia plodu kyslíkom je nutné vykonať akútny cisársky rez.
Vcestné lôžko (placenta previa) znamená, že placenta sa nachádza v dolnej časti maternice, pričom môže siahať k vnútornej bránke alebo ju úplne prekrývať. Ak placenta prekrýva bránku, znemožňuje pôrod vaginálnou cestou a hlavným príznakom je krvácanie. V mnohých prípadoch sa placenta s rastúcou maternicou vytiahne vyššie.
Zadržané lôžko nastáva, ak sa placenta po pôrode dieťaťa do 30 minút neodlúči od steny maternice. Môže k tomu dôjsť po dlhom pôrode, viacpočetnom tehotenstve, cisárskom reze alebo opakovaných potratoch. V takom prípade sa podávajú lieky na podporu stiahnutia maternice, alebo sa pristupuje k operačnému vybratiu placenty.