Posledné štúdie zamerané na bakteriálnu flóru, čiže mikrobióm, naznačujú, že tento nanovo objavený orgán môže mať vplyv na vznik mnohých neinfekčných ochorení. Medzi ne patria alergie, obezita, cukrovka, kardiovaskulárne ochorenia a ďalšie. Z toho vyplýva, že s prevenciou týchto chorôb je možné začať už pred počatím, následne monitorovať mamičky počas tehotenstva, ale aj pred, počas a po pôrode. Kľúčovú úlohu v tomto procese zohrávajú pôrodníci a neonatológovia.
Bakteriálna flóra plodu je zvyčajne chabá a novorodenec ju získava pri pôrode. Práve v prvých minútach po pôrode, pri prvej komunikácii matka - dieťa, dochádza k metabolickému a imunologickému programovaniu. Toto programovanie môže mať vplyv na komplexne nazývané nezápalové ochorenia, ktoré nemajú infekčný základ. Prirodzený mikrobióm matky je základom pre mikrobióm novorodenca.
Hoci sú v plodovej vode preukázateľne prítomné baktérie a určité fragmenty genetickej informácie, mikrobióm so svojím genetickým základom vzniká v čase pôrodu. Po pôrode sa začne veľmi prudko a rýchlo množiť a zväčšovať. Plocha, ktorú po pôrode kolonizujú rôzne baktérie, môže u novorodenca predstavovať od 30 do 100 m², pričom sa jedná o plochu respiračnej a črevnej mukózy.
Mikrobióm matky je tvorený orálnym, črevným, placentárnym, vaginálnym a cervikálnym mikrobiómom. Pri pôrode cisárskym rezom je mikrobióm novorodenca tvorený baktériami kože matky a nemocničnou flórou. K prsníku sa dieťa prikladá až neskôr a mikrobióm týchto novorodencov má iné zloženie. Novorodenec však potrebuje dostať kolostrum v prvých hodinách po pôrode.
Genóm človeka vzniká po oplodnení splynutím pohlavných buniek. Po pôrode dochádza k včasnému programovaniu metabolizmu a imunity. Najdôležitejšiu úlohu v tomto včasnom programovaní zohráva mikrobióm, teda bakteriálna flóra, ktorou je kolonizovaná matka a ktorá je v čase počatia prítomná u matky. Práve tá je obrovským množstvom genetickej informácie, ktorú odovzdáva matka svojmu dieťaťu. Jeho zloženie závisí od stravovacích návykov, prostredia, užívania antibiotík, prípadných chronických ochorení matky a jej metabolického stavu. Tento mikrobióm nesie v sebe obrovské množstvo genetickej informácie; objem baktérií obsahuje asi 90 percent genetickej informácie v tele samotného jedinca.
Cyklus všetkého živého, vývoj, štruktúra, funkcie a zdravé prejavy závisia od výživy. Teda výživa je faktor, ktorý má veľmi dôležitý význam pre budúcnosť jednotlivca. Mikrobióm vznikne v čase pôrodu, vytvorí sa tam určité množstvo baktérií, a táto bakteriálna flóra sa následne formuje podľa toho, ako sa dieťa stravuje. Faktory, ktoré môžeme ovplyvniť, zahŕňajú priloženie dieťaťa k prsníku matky, prijímanie kolostra a prvého mledziva.
Kľúčová úloha kolostra a prirodzeného pôrodu
Prioritou je vyriešiť problém kolonizácie novorodenca bakteriálnou flórou matky. Včasné podávanie kolostra, teda „prvého“ mlieka, ktoré produkuje matka len počas prvých 2-3 dní po pôrode, má nenahraditeľný význam. Obsahuje zvláštne enzýmy, laktoferín a lyzozýmy, ktoré naštartujú organizmus dieťaťa. Kolostrum je špeciálny produkt, ktorý je extrémne dôležitý pre črevo dieťaťa. Podobne ako pri podávaní surfaktantu predčasne narodeným novorodencom na podporu pľúc, kolostrum plní veľmi podobné funkcie v čreve novorodenca.
Cisárske rezy zvyšujú riziko alergických ochorení, cukrovky, hypertenzie a kardiovaskulárnych ochorení. Dieťa po cisárskom reze je totiž kolonizované inou bakteriálnou flórou, ktorej základ tvoria baktérie kože matky, ale súčasne aj nemocničné prostredie.
Prechod pôrodným kanálom je pre dieťa kľúčový. Pôrodnosť cisárskymi rezmi sa pohybuje vo výške 30-40 percent (v porovnaní s 12 percent v roku 1996), pričom závisí od geografickej lokality. Cisárske rezy menia tvorbu mikrobiómu, teda bakteriálnej flóry, ktorú dieťa získava od svojej matky. Prirodzený pôrod a kolonizácia dieťaťa bakteriálnou flórou zdravej matky zohrávajú veľmi dôležitú úlohu.
Platí pravidlo „kto príde prvý, ten osídľuje“ organizmus. Dieťa sa počas prirodzeného pôrodu osídľuje bakteriálnou flórou matky, a táto flóra odovzdáva určité genetické informácie, ktoré potom programujú dieťa imunitne a metabolicky. Ak sa podarí dieťaťu odovzdať matkinu flóru, tak sa tam nedostane tá nemocničná.
Ďalším kľúčovým faktorom je včasné priloženie dieťaťa k prsníku matky a mikrobióm mledziva, kolostra a materského mlieka, ktorý obsahuje tri skupiny baktérií. Riziko chronických komplikácií cisárskeho rezu si dieťa nesie so sebou do budúceho života. Baktérie sú tiež schopné zbaviť nás negatívneho pôsobenia toxínov, aj keď konzumujeme niektoré toxické zložky.
Lekári by mali zodpovedne zvážiť, kedy pacienta liečiť antibiotikami, pretože pri každej ATB terapii výrazne ovplyvňujeme bakteriálnu flóru a môže spôsobiť dysbiózu. Trvá celé mesiace, kým sa organizmus z toho dostáva. Všetky nezápalové ochorenia, ktoré nemajú podstatu v zápale, súvisia s určitou rozladenosťou organizmu, na ktorú vplýva celé naše prostredie.
Včasné perinatálne faktory expozície prostredia ovplyvňujú riziko vzniku predispozícií. Ak matka nemá optimálne prostredie, gravidita sa nevyvíja optimálne, môže mať dysbiózu, niektoré chronické ochorenia, trpí miernymi zápalovými ochoreniami alebo užívala antibiotiká, je zvýšené riziko, že aj jej dieťa bolo osídľované takou bakteriálnou flórou, ktorá potom zvýši riziko pre všetky tieto chronické nezápalové ochorenia.
Starostlivosť o matky a novorodencov môže riešiť problém stabilizácie mikrobiómu vo významnej miere. Potrebujeme zabezpečiť spojenie matka - dieťa a tak dať základ pre budúci život dieťaťa. Už pri priložení dieťaťa k prsníku matky dochádza k bakteriálnej komunikácii, na ktorej sa podieľa organizmus matky a je potrebné urobiť všetko pre to, aby táto komunikácia prebiehala.
Po pôrode dochádza v tele novorodenca na mnohých orgánoch k extrémnym zmenám (srdce spúšťa vlastný krvný obeh, pľúca začínajú dýchať). Novorodenec sa začína osídľovať mikroflórou, tá následne spúšťa regulačné mechanizmy.
Najčastejšie baktérie a spôsoby prenosu
Novorodenci sú mimoriadne zraniteľní voči rôznym baktériám a vírusom. Počas svojho pobytu v nemocnici sú vystavení novým mikroorganizmom, ktoré môžu ovplyvniť ich zdravie. Spektrum baktérií, s ktorými sa novorodenec v nemocnici stretne, je široké a závisí od viacerých faktorov, ako sú hygienické štandardy zariadenia, používanie antibiotík, dĺžka pobytu, zdravotný stav dieťaťa a matky, a spôsob pôrodu.
Medzi najčastejšie baktérie, s ktorými sa novorodenci v nemocnici stretávajú, patria:
- Stafylokoky: Bežne sa nachádzajú na koži a v nose zdravých ľudí. Niektoré kmene, ako napríklad Staphylococcus aureus, však môžu spôsobovať infekcie, najmä u novorodencov s oslabenou imunitou.
- Streptokoky: Podobne ako stafylokoky, aj streptokoky sú bežnou súčasťou ľudskej mikroflóry. Niektoré druhy, napríklad Streptococcus agalactiae (GBS), môžu byť pre novorodencov nebezpečné a spôsobovať závažné infekcie.
- Enterokoky: Tieto baktérie sa nachádzajú v tráviacom trakte a môžu spôsobovať infekcie močových ciest, krvného obehu a iné.
- Gramnegatívne baktérie: Do tejto skupiny patrí široké spektrum baktérií, ako napríklad Escherichia coli, Klebsiella pneumoniae a Proteus mirabilis. Tieto baktérie sa často vyskytujú v nemocničnom prostredí a môžu spôsobovať rôzne infekcie, vrátane zápalu pľúc, infekcií močových ciest a sepsy.
Baktérie sa na novorodencov môžu prenášať rôznymi spôsobmi:
- Kontakt s matkou: Počas pôrodu a po ňom dochádza k priamemu kontaktu medzi matkou a dieťaťom.
- Kontakt s personálom nemocnice: Zdravotnícky personál môže prenášať baktérie prostredníctvom kontaminovaných rúk, nástrojov alebo povrchov.
- Kontakt s inými pacientmi: Novorodenci môžu byť vystavení baktériám od iných pacientov v nemocnici.
- Kontaminované prostredie: Baktérie sa môžu nachádzať na povrchoch v nemocnici, ako sú postieľky, prebaľovacie pulty a zdravotnícke prístroje.
Prenos baktérií na novorodencov môže mať rôzne dôsledky, od miernych kožných infekcií až po závažné systémové infekcie.
KTO: Aké sú základné komponenty pre účinnú prevenciu a kontrolu infekcií?
Posilnenie imunity dieťaťa
Existuje niekoľko spôsobov, ako posilniť imunitu dieťaťa a znížiť riziko infekcií:
- Dojčenie: Materské mlieko obsahuje protilátky a iné imunitné faktory, ktoré pomáhajú chrániť dieťa pred infekciami.
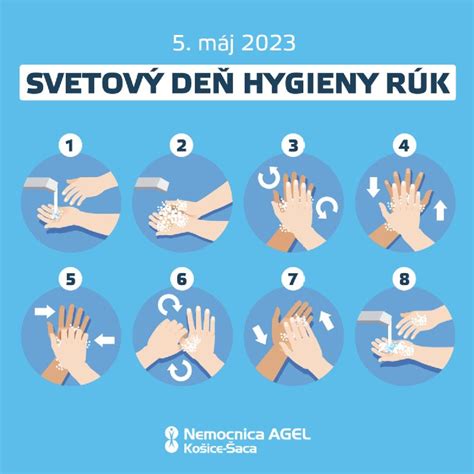
- Hygiena: Dôkladné umývanie rúk je najúčinnejší spôsob, ako zabrániť šíreniu baktérií. Je dôležité, aby si zdravotnícky personál, matka a všetci, ktorí prichádzajú do kontaktu s dieťaťom, pravidelne umývali ruky mydlom a vodou.
- Očkovanie: Očkovanie je účinný spôsob, ako chrániť deti pred mnohými infekčnými chorobami.
- Zdravý životný štýl: Dostatočný spánok, zdravá strava a pravidelný pohyb sú dôležité pre posilnenie imunity.
Ďalšie tipy na posilnenie imunity:
- Podpora imunity prípravkami: Zvážte užívanie prípravkov z hlivy ustricovej a vitamínu C.
- Preplachovanie nosa slanou vodou: Vytvoríte tak na slizniciach prostredie nevhodné pre baktérie a vírusy.
- Dostatočný čas na rekonvalescenciu: Po chorobe doprajte dieťaťu dostatok času na zotavenie.
- Imunoglukan a kolostrum: Podpora imunity imunoglukanom a kolostrom.
- Zvýšený príjem vitamínu C: Preferujte prirodzené zdroje, napríklad rakytník.
- Doplnenie vitamínu D: Zvlášť dôležité v zimnom období.
- Probiotiká: Podpora zdravého tráviaceho traktu, napríklad prostredníctvom kyslej kapusty.
- Prírodné kloktadlá: Pri bolestiach v krku využite kloktadlá z byliniek (šalvia, repík) s pridaním tea tree alebo oreganového oleja, prípadne slanú vodu či vodu so sódou bikarbónou.
Respiračné ochorenia a návrat do kolektívu
V súčasnosti sú časté respiračné ochorenia. Dieťa, ktoré začína byť choré, nepatrí do kolektívu a má byť doma a liečiť sa. Pri nádche je dôležité naučiť dieťa fúkať nos, prípadne nos odsávať. Noštek treba zvlhčovať soľnými roztokmi a v prípade opuchu použiť vhodné nosné kvapky.
Pri kašli je dôležité rozlíšiť, či je suchý alebo vlhký, a podľa toho podať lieky. Úpravy prostredia, ako je zvlhčovanie vzduchu, či teplé obklady, môžu tiež pomôcť. Pri vysokej teplote podávajte lieky proti horúčke; ak dieťa po podaní liekov ožije, je to dobré znamenie, že organizmus s ochorením bojuje.
Dĺžka rekonvalescencie by mala zodpovedať dĺžke choroby. Po ôsmich dňoch s teplotou by malo dieťa zostať ešte osem dní doma bez teploty a postupne sa vrátiť. Dôležité je tiež zistiť epidemiologickú situáciu v škôlke či škole.