Ukončenie tehotenstva je pre každú ženu a jej rodinu mimoriadne náročná situácia. Laická verejnosť často nerozlišuje medzi pojmami potrat a mŕtvo narodené dieťa. Cieľom tohto článku je objasniť rozdiely medzi týmito dvoma udalosťami, ich príčinami, rizikovými faktormi a možnosťami starostlivosti.
Definícia a štatistiky
Potrat: Strata plodu do 28. týždňa tehotenstva
Potrat je definovaný ako predčasné vypudenie mŕtveho plodu pred ukončením 28. týždňa tehotenstva, pričom jeho hmotnosť nedosahuje ani 1 kg. Plod je v tomto prípade hlboko nedonosený a bez známok života. Ak sa potrat stane do 16. týždňa od začiatku poslednej menštruácie, hovoríme o včasnom potrate. Ak nastane medzi 16. a 28. týždňom, ide o neskorý potrat.
Štatistiky potratov nie sú úplne presné, pretože veľa včasných potratov prebehne v prvých týždňoch tehotenstva bez toho, aby ich žena zaregistrovala. Sú vnímané ako bežné menštruačné krvácanie. Avšak, potraty, o ktorých žena vie, sú evidované a štatistiky sú presnejšie. Za rok 2021 bolo na Slovensku nahlásených 11 719 potratov žien s trvalým pobytom, z toho 6 167 spontánnych.
V prípade spontánneho potratu sa podľa gynekológa MUDr. Drába odhaduje, že až 26% všetkých tehotenstiev končí potratom, v prípade klinicky rozpoznaných tehotenstiev (potvrdených gynekológom či gynekologičkou) je to až 10%. Z toho v 80% prípadov skorých tehotenských strát dochádza v I. trimestri.
Mŕtvo narodené dieťa
Mŕtvo narodenie je, keď dieťa zomrie po 20. týždni tehotenstva. Dieťa mohlo zomrieť v maternici týždne alebo hodiny pred pôrodom. Bábätko pri pôrode umiera len zriedka. Lekári vo všeobecnosti zistia mŕtve narodenie, keď srdce dieťaťa prestane biť, pomocou ultrazvukového vyšetrenia.
Ročne na celom svete až 2 600 000 detí príde o život počas tretieho trimestra tehotenstva. Každý deň sa narodí viac ako 7300 bábätiek mŕtvych. Deväťdesiatosem percent mŕtvo narodených detí pochádza z oblastí s nízkym alebo stredným príjmom. Avšak ani bohatšie krajiny nie sú imúnne voči tomuto negatívnemu trendu. 1 z 200 tehotenstiev končí narodením mŕtveho dieťaťa - dve tretiny týchto smutných koncov sa uskutočnia v treťom trimestri.
V posledných rokoch v Česku úmrtí bábätiek pribúda, súvisieť to však môže s rastúcou pôrodnosťou a v porovnaní s celkovými európskymi štatistikami je na tom Česko dobre. Najnižšie hodnoty novorodeneckej úmrtnosti v Európe majú okrem Českej republiky tiež Slovinsko, Fínsko, Nórsko, Estónsko a Švédsko. Najvyššie hodnoty dosahuje Albánsko, Rumunsko, Bulharsko a Srbsko.
Príčiny mŕtvo narodených detí
Podľa odborníkov sa v 20-50% prípadov príčina potratu či úmrtia plodu počas tehotenstva nezistí. Všeobecne sa príčiny v ostatných prípadoch delia na príčiny zo strany matky, plodu a placentárne či pupočníkové príčiny. „Medzi najčastejšie príčiny patria infekcie, naopak Rh imunizácia rapídne klesla,“ pripomína MUDr. Príčiny potratu.
Príčiny v I. trimestri
„Pri genetickej analýze potratených plodov sa často nájdu poruchy chromozómov, dokážu sa asi v 46% potratených plodov. Ďalšou príčinou sú niektoré infekcie, najčastejšie sa udáva bakteriálna vaginóza, brucelóza, chlamýdióza, herpes genitalis, cytomegalovírus, parvovírus B19, adenoasociované vírusy aj koronavírusy. Aj niektoré materské ochorenia ako antifosfolipidový syndróm a znížená funkcia štítnej žľazy zvyšujú riziko spontánneho potratu. Menej významným rizikovým faktorom môžu byť vrodené vývojové chyby maternice alebo prítomnosť častého nezhubného nádoru - myómu,“ vysvetľuje ďalej MUDr. Dráb a pripomína: „Riziko potratu zvyšuje aj vyšší vek otca dieťaťa nad 40 rokov.“
Podľa gynekológa sa obezita matky podľa viacerých štúdií ako jednoznačný rizikový faktor potratu nepotvrdila, no naopak riziko spontánneho potratu podľa štúdií zvyšujú práve faktory životného štýlu ako fajčenie, konzumácia alkoholu a kofeínu. A nezabúdajme ani na nočnú prácu a chronický stres.
Príčiny v II. trimestri
Podľa MUDr. Drába za tehotenské straty v tomto trimestri môžu stáť zdravotné problémy a ochorenia matky, placentárne príčiny (poruchy funkcie placenty, napr. abrupcia placenty, placenta praevia) a ochorenia plodu (genetické príčiny, chromozomálne anomálie, rôzne vrodené vývojové vady alebo získané ochorenia plodu - napr. celkový opuch plodu s následkom zlyhania srdca).
Príčiny v III. trimestri
Štúdium špecifických príčin mŕtvorodených detí sťažuje podľa MUDr. Drába nedostatok údajov dostupných po patologicko-anatomickom (príp. genetickom) rozbore pozostatkov plodu, placenty, pupočnej šnúry a plodových obalov. „Teda u významnej časti mŕtvonarodených detí zostáva príčina nevysvetlená aj po dôkladnom vyhodnotení pozostatkov plodu.“
Na základe vlastných klinických skúseností spomína gynekológ tieto príčiny úmrtia plodu v III. trimestri: „V prvom rade je to spomalenie alebo obmedzenie rastu plodu. Významne to zvyšuje riziko mŕtvorodenosti. Najviac ohrozené sú plody s hmotnosťou, ktorá sa pohybuje pod úrovňou 2,5 percentilu… Najčastejšie ho pozorujeme pri plodoch, ktoré majú chromozomálne abnormality, prekonávajú alebo prekonali infekciu, u matiek, ktoré fajčia alebo majú vysoký krvný tlak, autoimunitné ochorenia, trpia nadváhou alebo cukrovkou. Ostatné príčiny môžu byť spojené s predčasným odlúčením placenty (časté u matiek narkomaniek), môže sprevádzať matky s hypertenziou či preeklampsiou,“ hovorí MUDr. Dráb a v prípade často diskutovanej pupočnej šnúry ako príčiny úmrtia nabáda na opatrnosť: „Často diskutovanou témou medzi budúcimi mamičkami je aj téma pupočnej šnúry ako potenciálneho pôvodcu komplikácií v prípade jej otočenia okolo krku plodu alebo prítomnosti uzla. Napriek tomu, že u mnohých mŕtvonarodených detí pozorujeme vyššie uvedené uloženie pupočnej šnúry či uzol, s touto diagnózou je treba narábať opatrne. Abnormality pupočnej šnúry, vrátane pupočníka okolo krku totiž pozorujeme aj u približne 25-30 % normálnych pôrodov. Môže sa teda jednať o náhodný nález.“
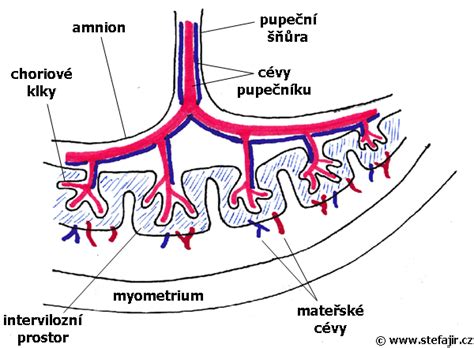
Hlavné príčiny mŕtvo narodených detí podľa Svetovej zdravotníckej organizácie:
- Pôrodné komplikácie
- Infekcie matky počas tehotenstva
- Ochorenie matky (najmä preeklampsia a diabetes)
- Obmedzený rast plodu
- Vrodené chyby
Vrodené chyby a malformácie
Vrodená chyba, vrodená malformácia a vrodená anomália sú synonymné termíny používané na opis štrukturálnych, behaviorálnych, funkčných a metabolických porúch prítomných pri narodení. Štúdiom týchto anomálií sa zaoberá teratológia. Zaoberá sa abnormálnym embryonálnym a fetálnym vývojom.
Veľké štrukturálne anomálie sa vyskytujú u približne 3 % živonarodených detí a vrodené chyby sú hlavnou príčinou úmrtnosti dojčiat, čo predstavuje približne 25 % úmrtí dojčiat. U 40 % až 45 % osôb s vrodenými chybami je príčina neznáma. Genetické faktory, ako sú chromozómové abnormality a mutantné gény, predstavujú približne 28 %, faktory prostredia 3 % až 4 % a kombinácia genetických a environmentálnych vplyvov (multifaktorová dedičnosť) produkuje 20 % až 25 %.
Typy abnormalít
- Malformácie: Vyskytujú sa počas tvorby štruktúr (napr. organogenéza). Môžu viesť k úplnej alebo čiastočnej absencii alebo k zmenám normálnej stavby. Väčšina malformácií má svoj pôvod v treťom až ôsmom týždni tehotenstva.
- Deformácie: Sú výsledkom mechanických síl, ktoré formujú časť plodu počas dlhšieho obdobia. Často postihujú muskuloskeletálny systém a môžu byť postnatálne reverzibilné.
- Syndróm: Skupina anomálií vyskytujúcich sa spoločne, ktoré majú špecifickú spoločnú príčinu.
Príčiny vzniku
Environmentálne faktory
Je zrejmé, že vrodené malformácie u ľudí môžu byť spôsobené aj environmentálnymi faktormi. V roku 1961 pozorovanie W. Lenza zistilo, že lieky môžu prechádzať cez placentu a spôsobiť vrodené vývojové chyby. Objasnil spojitosť medzi liekom Talidomid a defektmi končatín, známe ako „Talidomidová katastrofa“. Odvtedy bolo mnoho látok identifikovaných ako teratogény (faktory, ktoré spôsobujú vrodené chyby).
Infekčné agens a hypertermia
Infekčné agens, ktoré spôsobujú vrodené chyby, zahŕňajú množstvo vírusov a baktérií. Medzi najčastejšie patria patogény zo skupiny TORCH - infekcie sú spôsobené Toxoplasmou gondii, vírusom Rubeolly, CMV, HSV 1,2, HBV, HIV a ostatné ako syfilis, Parvovírus B19, Varicella, Zika vírus a Listeria monocytogenes. Poškodenia spôsobené rubeolou počas tehotenstva (vrodený rubeolový syndróm) boli kedysi veľkým problémom. Očkovanie takmer eliminovalo vrodené malformácie z tejto príčiny. Cytomegalovírus je vážnou hrozbou. Často matka nemá žiadne príznaky, ale účinky na plod môžu viesť k potratu. Infekcia môže spôsobiť vážne ochorenie pri narodení. Niektoré deti sú pri narodení asymptomatické, ale neskôr sa u nich môžu objaviť abnormality, vrátane straty sluchu, zrakového postihnutia a mentálnej retardácie.
Komplikujúcim faktorom spôsobeným týmito a inými infekčnými agens je, že väčšina z nich je pyrogénna (spôsobuje horúčky) a zvýšená telesná teplota (hypertermia) spôsobená horúčkami alebo prípadne vonkajšími zdrojmi, ako sú vírivky a sauny, je teratogénna. Charakteristicky je neurulácia (vývoj miechy a mozgu) ovplyvnená zvýšenými teplotami a vznikajú defekty neurálnej trubice, ako je anencefália a spina bifida.
Lieky a chemické látky
Jedným príkladom je Talidomid, liek proti nevoľnosti a na spanie. V roku 1961 bolo v západnom Nemecku zaznamenané, že frekvencia amélie a meromélie (úplná alebo čiastočná absencia končatín), sa náhle zvýšila. Toto pozorovanie viedlo k vyšetreniu o prenatálnej anamnéze postihnutých detí a objavu, že veľa matiek užívalo Talidomid na začiatku tehotenstva. Medzi ďalšie liečivá s teratogénnym potenciálom patria fenytoín, kyselina valproová a trimetadión, ktoré užívajú ženy so záchvatovými poruchami. Antidepresíva, ktoré fungujú ako selektívne inhibítory spätného vychytávania serotonínu, spôsobujú vrodené chyby, najmä srdcové, a môžu tiež spôsobiť zvýšenie spontánnych potratov. Warfarín je tiež teratogénny. Antihypertenzíva, ktoré inhibujú angiotenzín-konvertujúci enzým, spôsobujú spomalenie rastu, renálnu dysfunkciu, smrť plodu a oligohydramnión, ak dôjde k expozícii počas druhého alebo tretieho trimestra.
Existuje dobre zdokumentovaná súvislosť medzi požitím alkoholu matkou a vrodenými abnormalitami. Pretože alkohol môže vyvolať široké spektrum defektov, od mentálneho postihnutia až po štrukturálne abnormality mozgu (mikrocefália, holoprosencefália), tváre a srdca, termín fetálna porucha alkoholového spektra sa používa na označenie akejkoľvek vady súvisiacej s alkoholom. Fetálny alkoholový syndróm predstavuje závažný koniec spektra a zahŕňa štrukturálne defekty, rastovú nedostatočnosť a mentálne postihnutie.
Užívanie izotretinoínu, analógu vitamínu A, spôsobuje charakteristický vzor malformácií známych ako izotretinoínová embryopatia. Liek sa predpisuje na liečbu cystického akné a iných chronických dermatóz, je však vysoko teratogénny a môže spôsobiť prakticky akýkoľvek typ malformácie.
Ochorenie matky
Diabetes mellitus počas tehotenstva spôsobuje vysoký výskyt mŕtvo narodených detí, novorodeneckých úmrtí, abnormálne veľkých detí a vrodených malformácií. Riziko vrodených anomálií u detí narodených matkám s pregestačným diabetom je troj- až štvornásobné. Zvýšené riziko je pre širokú škálu malformácií vrátane defektov neurálnej trubice a vrodených srdcových chýb. Dôkazy naznačujú, že hlavnú úlohu zohrávajú zmenené hladiny glukózy.
V rokoch 2007 až 2008 bola viac ako jedna tretina žien v reprodukčnom veku obézna (index telesnej hmotnosti > 30). Obezita v tehotenstve je spojená s dvojnásobne zvýšeným rizikom narodenia dieťaťa s defektom neurálnej trubice.
Pôrod mŕtveho dieťatka
Spôsob a načasovanie pôrodu mŕtveho plodu závisí od gestačného veku, predchádzajúcej jazvy na maternici a počtu predchádzajúcich pôrodov. Väčšina pacientiek aj lekárov preferuje čo najrýchlejšie načasovanie pôrodu, teda hospitalizáciu.
Pri potratoch do 12. týždňa je vhodné vyčkať 14 dní od diagnostikovania potratu, pretože môže dôjsť k spontánnemu vypudeniu plodu. Uvedené obdobie a následná ultrazvuková kontrola môžu významným spôsobom prispieť k zmenšeniu pochybností pacientky o vyrieknutej diagnóze. Zároveň to predstavuje čas, kedy sa môžu rodičia vysporiadať s realitou úmrtia plodu.
No čo sa týka komplikácií, predlžovanie prítomnosti mŕtveho plodu v maternici môže predstavovať zvýšené riziko poruchy zrážania krvi, aj keď veľmi zriedkavé. MUDr. Danys zdôrazňuje rýchle porodenie alebo potratenie plodu v rámci zabránenia hemokoagulačným komplikáciám.
Vyšetrenia pred pôrodom mŕtveho dieťaťa
U tehotnej s mŕtvym plodom sa vykonajú nasledovné vyšetrenia: tlak krvi, pulz, telesná teplota, pôrodnícke vyšetrenie, odbery na krvný obraz, kompletné parametre krvnej zrážanlivosti, vrátane D-diméru, biochemické vyšetrenie, ultrazvukové, diagnostiku infekcií (CRP, kultivácie, krvná skupina a Rh faktor, Rh protilátky).
Metódy pôrodu
V prvom trimestri sa aplikujú lieky do pošvy alebo cez ústa s cieľom vypudiť plod z dutiny maternice. Ak by tento proces zlyhal, rovnako ako v II. trimestri to môže vyústiť do chirurgického odstránenia plodu z dutiny maternice cez dilatáciu kŕčku maternice a následnú chirurgickú evakuáciu plodu. Pacientky však musia byť informované, že uvedené spôsoby môžu obmedziť schopnosť vyšetriť alebo pitvať plod, prípadne zhodnotiť prípadné abnormality.
Podľa lekárov je vyvolanie pôrodu vhodné v neskoršom období tehotenstva. Pred 28. tt sa vaginálne aplikuje liek misoprostol, prípadne sa podá liek na vyvolanie kontrakcií v infúzii - oxytocín. „Po 28. tt by vyvolanie pôrodu malo prebiehať podľa bežného pôrodníckeho protokolu.“
Cisársky rez
Cisársky rez je metódou voľby u stavov bezprostredne ohrozujúcich život ženy a u absolútnych kontraindikácií k vaginálnemu pôrodu. Ak by nastala pri vaginálnom vedení pôrodu urgentná situácia, napr. silné krvácanie, vtedy je potrebné vykonať cisársky rez. Pôrod cisárskym rezom je vyhradený pre neobvyklé okolnosti, pretože je spojený s potenciálnym zhoršením zdravia matky či prípadným nepriaznivým ovplyvnením plodnosti v budúcnosti.
3D lekárska animácia - proces pôrodu dieťaťa
Pitva a následné vyšetrenia
Je nutné odoslať plod, placentu aj pupočník na patologicko-anatomickú pitvu na zistenie príčiny úmrtia. Ak rodina namieta proti štandardnej pitve, mala by byť informovaná aspoň o možnosti čiastočnej diagnostiky formou odobratia malej vzorky tkaniva či krvi, prípadne zhotovenia rontgenových snímok.
Malo by nasledovať aj podrobné a komplexné zisťovanie potrebných údajov o zdravotnom stave matky, otca dieťaťa i ostatných rodinných príslušníkov, podrobné zhodnotenie priebehu gravidity, vyšetrenie mŕtveho plodu novorodeneckým lekárom. Všetky uvedené vyšetrenia majú za cieľ napomôcť zistiť príčinu a poskytnúť vhodné poradenstvo rodičom.
„Zarmútení rodičia môžu nezriedka nesúhlasiť s odoslaním dieťaťa na pitvu, ich rozhodnutie rešpektujeme… Rodičia však bývajú informovaní o dôvodoch pitvy či iných vyšetrení, ktoré môžu priniesť zásadné informácie o dôvodoch úmrtia. Aj keď pozostalí nemusia chcieť tieto informácie počuť ihneď, je namieste pokúsiť sa o diskusiu opakovane - výsledky vyšetrení môžu byť užitočné pre pacientku a jej rodinu pri plánovaní budúceho tehotenstva.“
Najlepšie výsledky môže dosiahnuť tím zložený z pôrodníkov a pôrodníčok, pediatrov či pediatričiek alebo neonatológov/ičiek, patológov/ičiek a genetikov/čiek. Genetické vyšetrenie a výsledky pitvy môžu pomôcť koordinovať v budúcnosti potrebné opatrenia a prípadnú liečbu, ak je možná.
Laktácia po potrate
Ženám sa po ukončení tehotenstva môže spustiť proces laktácie, placenta totiž aktivovala hormóny, ktoré štartujú produkciu mlieka v prsníkoch. Lekári a lekárky vám navrhnú zastavenie laktácie užívaním na to určených liekov.
Psychologická podpora
Pri komunikácii s rodinou mŕtvonarodeného či potrateného dieťaťa je potrebná maximálna citlivosť. Ak rodičia dali dieťaťu meno, lekári by sa mali snažiť hovoriť o dieťati použitím jeho mena. Ak si želajú rodičia po pôrode vidieť či podržať dieťa v náruči a aktuálny stav dieťaťa a klinický stav matky to umožňujú, má im byť táto možnosť ponúknutá.
„Pri komunikácii s rodinou mŕtvonarodeného či potrateného dieťaťa je potrebná maximálna citlivosť,“ zdôrazňuje aj MUDr. Dráb. „Ak rodičia dali dieťaťu meno, snažíme sa v našej praxi o dieťati hovoriť použitím jeho mena. Ak si želajú rodičia po pôrode vidieť či podržať dieťa v náruči a aktuálny stav dieťaťa (telesná integrita) a klinický stav matky to umožňujú, má im byť táto možnosť ponúknutá,“ hovorí gynekológ.
Niektorí rodičia v procese rozlúčky, vyrovnania sa so stratou, uzavretiu bolestnej kapitoly či duchovného povzbudenia siahajú aj po vyhotovení pamiatky na dieťa v podobe fotografií, odtlačkov rúk či nožičiek alebo odstrihnutia vláskov dieťatka, ak je to možné.
Klinické pracoviská na Slovensku zväčša vedia zabezpečiť psychológa/čku, v prípade vážnych reaktívnych porúch aj psychiatra/čku. Pacientky by mali mať možnosť využiť aj duchovnú službu, ak o takú požiadajú. Pomoc môžu rodičia nájsť aj v ďalších centrách na Slovensku na to určených. Napríklad Poradňa Alexis, Ráchelina vinica, či OZ Tanana.
Právo na pohreb
Právna úprava umožňuje vyžiadanie telesných pozostatkov v ktorejkoľvek fáze tehotenstva a ich následné pochovanie. Rodič potrateného alebo predčasne odňatého ľudského plodu môže písomne požiadať poskytovateľa zdravotnej starostlivosti o jeho vydanie na pochovanie. Ak k vyžiadaniu nedôjde, potratené či predčasne odňaté ľudské plody sa musia spopolniť v spaľovni.
Odlišné pravidlá sa vzťahujú na vydávanie pozostatkov pri pôrode mŕtveho dieťaťa - dieťa sa totiž zapisuje do matriky a ustanovenia o práve rodičov na vydanie potrateného plodu sa neaplikujú, žiadosť teda nie je potrebná. Pochovanie mŕtvonarodeného dieťatka je nevyhnutné zabezpečiť priamo na základe zákona o pohrebníctve rovnako, ako tomu je pri úmrtí napr. dospelého človeka.
„Právna úprava umožňuje vyžiadanie telesných pozostatkov v ktorejkoľvek fáze tehotenstva a ich následné pochovanie. Zásadná je informácia, že začína plynúť lehota 96 hodín na rozhodnutie, či matka alebo rodičia chcú svoje dieťa pochovať,“ dodáva na záver MUDr. Dráb.
Ako môžem predísť potratu?
V 20-50% prípadov sa príčina úmrtia plodu či potratu vôbec nezistí. Je dôležité dodržiavať zdravý životný štýl, vyhýbať sa rizikovým faktorom a pravidelne navštevovať lekára.
Plody v tele matky aj deti krátko po narodení sú extrémne citlivé na nepriaznivé vonkajšie vplyvy. Podľa Svetovej zdravotníckej organizácie (WHO) sa zo 135 miliónov živo narodených detí v roku 2020 asi každé štvrté narodilo predčasne alebo s nízkou pôrodnou hmotnosťou.
Vedci upozorňujú na ďalšiu významnú zmenu, ktorá sa za posledné desaťročie odohrala. V súčasnej dobe sa totiž vyše 80 percent pôrodov odohráva v pôrodniciach, čo umožňuje prístup k vynikajúcim údajom, s ktorými môžu vedci pracovať. „Napriek tomu, že si krajiny sveta dali niekoľko záväzkov, ktoré mali zlepšiť tento jav, tak sa každé štvrté dieťa na svete narodí príliš malé alebo príliš skoro.“
Viac ako polovica prípadov mŕtvo narodených detí sa stane, keď má žena pôrodné bolesti. Tieto úmrtia sú priamo spojené s nedostatkom kvalifikovanej starostlivosti v tejto kritickej dobe pre matky a deti. Dve tretiny prípadov mŕtvo narodených detí sa stanú vo vidieckych oblastiach, kde nie sú vždy k dispozícii kvalifikovaní odborníci.
Ženy, ktoré majú skúsenosť s narodením mŕtveho dieťaťa, trpia najviac kvôli tomu, že majú pocit, že zlyhali ako matky a následkom je často celoživotná stigma. Často trpia depresiou, úzkosťou, post-traumatickým stresom.
Ženy sa môžu cítiť vinné. Musia pamätať na to, že len zriedka sú zodpovedné za mŕtvo narodené deti. Zvyčajne sú v hlbokom smútku, hneve a zmätku. Smrť bábätka môže ovplyvniť aj manželstvá.
Ženy nemôžu zabrániť mŕtvemu pôrodu, pretože mnohé faktory sú mimo kontroly. Pred opätovným otehotnením si urobte prehliadku. Spite na ich boku a nie na chrbte. Lekári ženy často sledujú, ak je ich tehotenstvo vysoko rizikové.
Ženy s mŕtvo narodeným dieťaťom sú vystavené väčšiemu riziku, že budú mať ďalšie. Napriek tomu môžu ženy po mŕtvom pôrode otehotnieť a mať zdravé dieťa.
tags: #co #sposobuje #mrtvonarodene #dieta